Хронические вирусы и рак кожи: мифы, факты и реальная биологическая связь
Наша кожа представляет собой не просто защитный чехол, а огромную экосистему. На ее поверхности и в глубоких слоях постоянно взаимодействуют бактерии, грибки и вирусы. Большинство этих микроорганизмов мирно сосуществуют с нашим иммунитетом, однако некоторые агенты способны задерживаться в клетках на долгие годы. Когда возникает вопрос, есть ли связь между хроническими вирусами и онкологией кожи, исследователи дают однозначный утвердительный ответ, хотя механизмы этого процесса гораздо сложнее банального заражения. Вирус не создает опухоль из ничего, он выступает в роли диверсанта, который ломает генетические тормоза клетки и заставляет ее бесконтрольно делиться.
Данный материал носит исключительно информационный характер и не заменяет очную консультацию специалиста. При обнаружении любых подозрительных новообразований необходимо немедленно обратиться к врачу дерматологу или онкологу. Самодиагностика и самолечение могут привести к упущению драгоценного времени. В статье не описываются схемы лечения и не даются гарантии выздоровления от описанных состояний.
Природа онкогенных вирусов и клеточные мутации
Чтобы понять принципы формирования опухоли, нужно рассмотреть поведение вируса внутри клетки. Вирусы не имеют собственного обмена веществ и не могут размножаться самостоятельно. Им нужна живая клетка хозяина. Проникая через эпидермис, вирус встраивает свой генетический код в ДНК человека. В большинстве случаев иммунная система распознает чужеродное вмешательство и уничтожает зараженную клетку вместе с незваным гостем.
Однако хронические вирусы научились прятаться. Они переходят в латентную фазу, производя минимальное количество белков, чтобы не привлекать внимание иммунных клеток. Главная цель вируса заключается в создании собственных копий, а для этого ему нужно, чтобы клетка хозяина жила как можно дольше и активно делилась. Ради этого вирусные белки блокируют естественные механизмы клеточного самоубийства апоптоза. Когда клетка накапливает ошибки в ДНК, она не погибает, а продолжает размножаться, передавая мутации потомкам. Именно этот сбой становится первым шагом на пути к злокачественному перерождению.
Миф Вирус сразу вызывает рак после заражения
Многие люди впадают в панику, увидев положительный результат анализа на наличие вируса папилломы человека или герпеса. Существует распространенное заблуждение о моментальном начале злокачественного процесса.
В реальности сам факт инфицирования не означает неминуемого развития онкологии. Процесс злокачественной трансформации занимает годы и даже десятилетия. Для превращения обычной клетки в раковую требуется совпадение множества факторов, включая снижение местного иммунитета, воздействие канцерогенов и генетическую предрасположенность. Вирус лишь создает благоприятную почву, увеличивая вероятность ошибки при делении клеток.
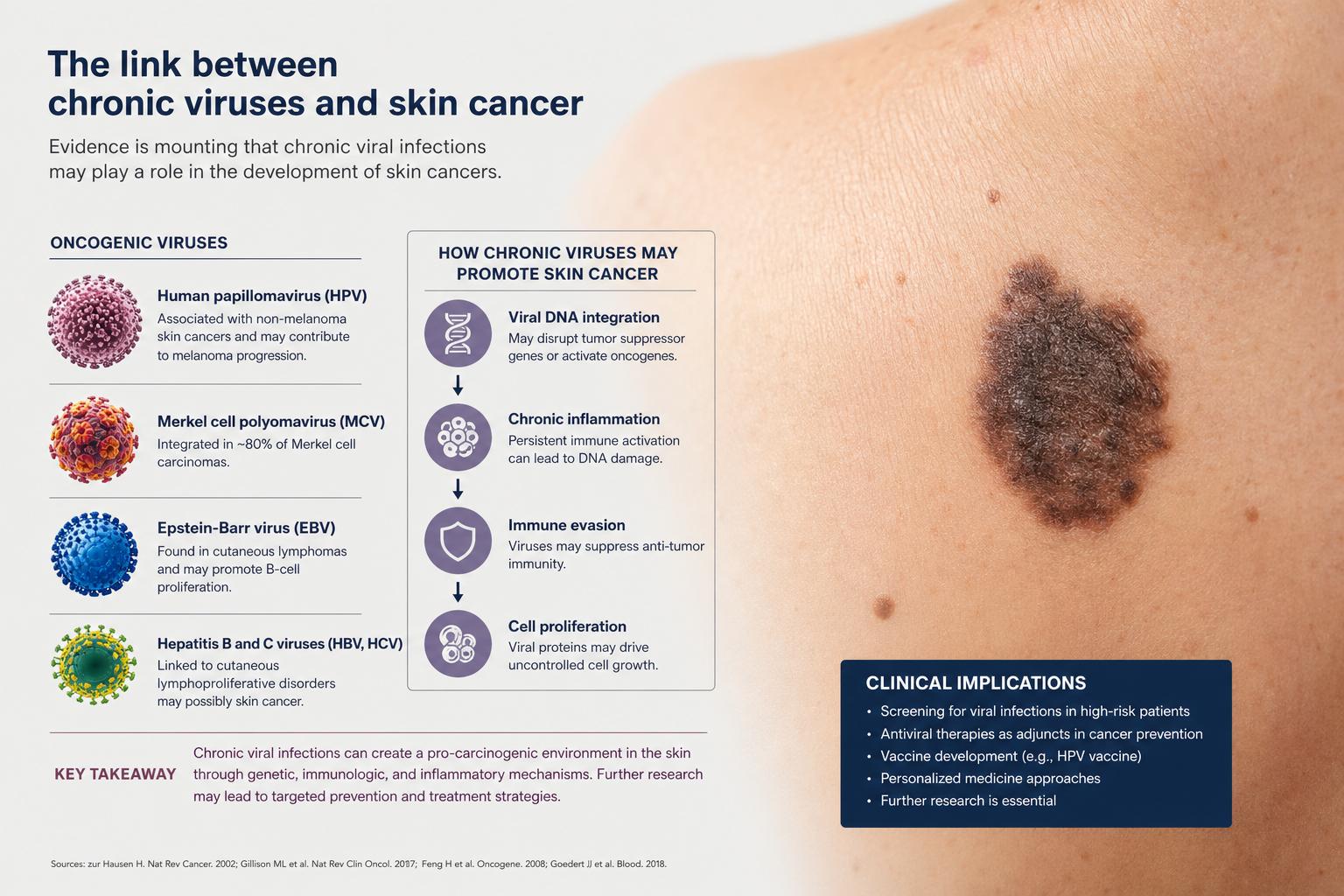
Вирус папилломы человека и плоскоклеточный рак
Вирус папилломы человека имеет сотни различных штаммов. Большинство из них вызывают обычные бородавки на руках или подошвах, которые являются доброкачественными образованиями. Однако дерматологов и онкологов интересуют так называемые бета-папилломавирусы. Эти штаммы предпочитают селиться в волосяных фолликулах и клетках эпидермиса.
Особую опасность эти вирусы представляют в сочетании с ультрафиолетовым излучением. Солнечные лучи сами по себе повреждают ДНК клеток кожи. В норме специальные белки, такие как p53, останавливают деление поврежденной клетки и дают ей время на ремонт генетического кода. Бета-папилломавирусы вырабатывают специфические протеины, которые разрушают белок p53. В результате поврежденная солнцем клетка лишается системы контроля, продолжает делиться с поломанной ДНК, что многократно повышает риск развития плоскоклеточного рака кожи.
Миф Любая бородавка со временем перерождается в опухоль
Обыватели часто путают безобидные вирусные разрастания со злокачественными новообразованиями. Возникает страх, что каждая папиллома на шее или бородавка на пальце таит в себе смертельную угрозу.
Медицинские факты говорят о другом. Вульгарные бородавки вызываются неонкогенными типами вируса. Они могут разрастаться, причинять эстетический дискомфорт или болеть при трении, но их клетки не склонны к злокачественной инвазии. Плоскоклеточный рак кожи, ассоциированный с вирусом папилломы, обычно развивается на фоне предраковых изменений, таких как актинический кератоз, и выглядит как незаживающая язва или плотная шелушащаяся бляшка, а не как обычная бородавка на ножке.
Полиомавирус клеток Меркеля и агрессивная карцинома
Одним из самых ярких примеров вирусной природы кожной онкологии стало открытие полиомавируса клеток Меркеля. Это событие произошло в две тысячи восьмом году и перевернуло представление ученых о редких опухолях. Карцинома Меркеля представляет собой крайне агрессивный рак кожи, который быстро дает метастазы и тяжело поддается терапии.
Клетки Меркеля располагаются в базальном слое эпидермиса и отвечают за осязание. Полиомавирус попадает в организм человека еще в раннем детстве и бессимптомно живет на коже почти у всех людей. Он считается частью нормальной кожной микрофлоры. Но в редчайших случаях, обычно на фоне глубокого угнетения иммунитета или сильного повреждения кожи ультрафиолетом, генетический код вируса встраивается в ДНК клетки Меркеля нестандартным образом. Вирус мутирует, теряет способность к размножению, но заставляет клетку бесконечно делиться, формируя смертельно опасную опухоль.
Миф Рак Меркеля заразен и передается при контакте
Узнав о вирусной природе этого заболевания, родственники пациентов иногда начинают бояться заражения через прикосновения, предметы быта или одежду.
На самом деле заразиться карциномой невозможно. Сам полиомавирус, присутствующий на коже здоровых людей, абсолютно безопасен и не вызывает рак. Опухоль возникает из-за случайной генетической аварии внутри конкретной клетки конкретного человека. Этот мутировавший вирус больше не способен покинуть раковую клетку и заразить кого-то другого. Пациент с карциномой Меркеля абсолютно безопасен для окружающих.
Вирус иммунодефицита и саркома Капоши
Саркома Капоши представляет собой множественные злокачественные новообразования кожи, которые выглядят как багровые, фиолетовые или синюшные пятна и узлы. Долгое время природа этого заболевания оставалась загадкой, пока не была установлена его связь с вирусом герпеса человека восьмого типа.
Сам по себе вирус иммунодефицита не вызывает саркому Капоши. Его роль заключается в планомерном уничтожении иммунной защиты организма. ВИЧ поражает Т-лимфоциты, которые выступают главными стражами порядка. Когда количество лимфоцитов падает до критической отметки, вирус герпеса восьмого типа выходит из-под контроля. Он атакует клетки внутренней выстилки кровеносных и лимфатических сосудов в коже. Под воздействием вирусных белков эти клетки начинают стремительно размножаться, формируя густую сеть дефектных капилляров, которые и выглядят как багровые опухолевые узлы.
Миф Саркома Капоши бывает только у инфицированных ВИЧ
Существует прочная ассоциативная связь между багровыми пятнами на коже и терминальной стадией иммунодефицита, из-за чего пациенты с подобными симптомами подвергаются серьезной стигматизации.
В действительности существует несколько форм саркомы Капоши. Классическая форма описана задолго до появления ВИЧ-инфекции и встречается у пожилых людей преимущественно средиземноморского происхождения. Она протекает медленно и редко приводит к тяжелым последствиям. Также существует ятрогенная форма, возникающая у пациентов после трансплантации органов из-за приема препаратов, подавляющих иммунитет. Во всех этих случаях триггером выступает герпесвирус восьмого типа на фоне возрастного или медикаментозного снижения защитных сил организма.
Роль вируса Эпштейна Барр в кожных лимфомах
Вирус Эпштейна Барр известен большинству людей как возбудитель инфекционного мононуклеоза. Этот представитель семейства герпесвирусов поражает В-лимфоциты и остается в них навсегда. Большую часть времени он пребывает в спящем состоянии, контролируемый Т-клетками иммунной системы.
Однако при определенных генетических дефектах или тяжелом иммунном дисбалансе вирус Эпштейна Барр может спровоцировать злокачественное перерождение лимфоцитов. Эти дефектные клетки способны мигрировать в кожу, вызывая первичные кожные лимфомы. Заболевание часто проявляется в виде плотных бляшек, язв или узлов, которые не поддаются лечению обычными дерматологическими мазями. Вирус нарушает процессы клеточного старения в лимфоцитах, заставляя их накапливаться в дерме и разрушать здоровые ткани.
Как иммуносупрессия запускает онкологический процесс
Здоровая иммунная система работает как строгий контролер. На поверхности эпидермиса и в дерме постоянно патрулируют клетки Лангерганса и специфические Т-лимфоциты. Их задача заключается в поиске чужеродных антигенов и аномальных клеток. Если вирус пытается реактивироваться и начать производство своих белков, иммунные патрули уничтожают такую клетку до того, как она успеет превратиться в раковую.
Проблема возникает при сбое в этой системе контроля. Пациенты, перенесшие пересадку почек, печени или сердца, вынуждены пожизненно принимать иммунодепрессанты для предотвращения отторжения органа. У таких людей риск развития плоскоклеточного рака кожи возрастает в десятки раз по сравнению с обычной популяцией. Хронические вирусы, десятилетиями спавшие в коже, получают полную свободу действий. Они активно размножаются, повреждают клеточные структуры и запускают онкогенез в условиях полного отсутствия сопротивления со стороны организма.
Таблица основных вирусов и ассоциированных кожных патологий
| Название вируса | Тип вызываемого поражения кожи | Условия для развития онкологии |
|---|---|---|
| Бета-папилломавирусы человека | Плоскоклеточный рак, болезнь Боуэна | Избыток ультрафиолета, снижение иммунитета |
| Полиомавирус клеток Меркеля | Карцинома Меркеля | Возрастные изменения, генетическая мутация вируса |
| Герпесвирус 8 типа | Саркома Капоши | Тяжелый иммунодефицит, ВИЧ-инфекция, прием иммуносупрессоров |
| Вирус Эпштейна Барр | Кожные Т и В-клеточные лимфомы | Системный сбой работы лимфоцитов |
Специфика диагностики вирус ассоциированных опухолей кожи
Врачам крайне важно понимать природу новообразования для выбора правильной тактики ведения пациента. Обычный визуальный осмотр или применение дерматоскопа позволяют выявить подозрительную структуру, но не дают информации о наличии вируса в клетках. Для подтверждения диагноза проводится биопсия забор крошечного кусочка ткани для изучения под микроскопом.
В лаборатории патоморфологи используют метод иммуногистохимии. Ткань обрабатывают специальными реактивами со светящимися антителами. Если в клетках опухоли присутствуют белки вируса Меркеля или вируса герпеса восьмого типа, антитела прикрепляются к ним, и ткань начинает светиться под специальным микроскопом. Также применяется полимеразная цепная реакция для поиска вирусной ДНК непосредственно внутри опухолевой массы. Эти сложные методы позволяют отличить обычный рак от вирус индуцированного.
Миф Анализ крови может показать рак кожи на ранней стадии
Пациенты часто приходят в лаборатории с желанием сдать кровь на онкомаркеры, надеясь найти универсальный показатель наличия опухоли, в том числе кожной.
На сегодняшний день не существует анализа крови, способного достоверно показать наличие плоскоклеточного рака кожи, базалиомы или карциномы Меркеля на ранних этапах. Обнаружение антител к вирусу папилломы или полиомавирусу в крови лишь подтверждает факт встречи организма с инфекцией в прошлом, но ничего не говорит о наличии злокачественного процесса в дерме. Золотым стандартом диагностики остается гистологическое исследование самой подозрительной родинки или бляшки.
Механизмы защиты кожи от вирусных и лучевых угроз
Понимание механизмов развития болезней дает в руки врачей и пациентов мощные инструменты профилактики. Главным катализатором злокачественных изменений при наличии хронических вирусов выступает ультрафиолет. Солнечные лучи спектра А и В наносят двойной удар они повреждают ДНК клеток эпидермиса и локально подавляют кожный иммунитет. Клетки Лангерганса под воздействием солнца теряют свою активность и покидают эпидермис, оставляя вирусы без присмотра.
Защита кожи сводится к минимизации провоцирующих факторов. Использование солнцезащитных кремов широкого спектра действия, ношение закрытой одежды в часы максимальной солнечной активности и отказ от посещения соляриев значительно снижают риск мутаций. Кроме того, поддержание общего иммунитета посредством полноценного питания, компенсации дефицита витаминов и лечения хронических воспалительных процессов помогает организму держать латентные вирусы под строгим контролем.
Миф Загар помогает высушить вирусные высыпания
Среди любителей пляжного отдыха бытует мнение, что интенсивный загар полезен при различных кожных проблемах, так как ультрафиолет якобы убивает микробы и подсушивает кожу.
Научные исследования категорически опровергают этот подход. Ультрафиолетовое излучение действительно обладает бактерицидным эффектом вне человеческого тела, например, при кварцевании палат. Но при воздействии на живую кожу солнце вызывает глубокую иммуносупрессию. Латентные вирусы, находящиеся внутри клеток, не погибают от загара. Наоборот, снижение местного иммунитета приводит к их бурной реактивации. Именно поэтому после сильного солнечного ожога часто обостряется вирус простого герпеса на губах или увеличивается количество папиллом.
Роль хронического воспаления в онкогенезе
Еще одним связующим звеном между инфекцией и опухолью служит перманентное воспаление. Если иммунная система не может полностью уничтожить вирус, она постоянно поддерживает очаг боевых действий на микроуровне. В зону поражения непрерывно поступают цитокины активные молекулы, вызывающие приток крови и стимулирующие обновление тканей.
Длительное воспаление заставляет клетки кожи делитьтся быстрее обычного, чтобы заместить поврежденные участки. Чем выше скорость клеточного деления, тем выше вероятность ошибки при копировании ДНК. Постоянный оксидативный стресс, сопровождающий воспалительный процесс, выделяет свободные радикалы, которые напрямую повреждают генетический аппарат. Таким образом создается замкнутый круг вирус провоцирует воспаление, воспаление ускоряет деление, а быстрое деление в условиях поврежденной ДНК ведет к формированию опухоли.
Перспективы иммунотерапии и лечения
Осознание того, что вирусы обманывают иммунитет для создания опухоли, привело к революции в лечении кожной онкологии. Долгие десятилетия основным методом оставалось хирургическое иссечение и тяжелая лучевая терапия. Сегодня наука сделала огромный шаг вперед, разработав препараты, способные заново научить организм видеть врага.
Опухолевые клетки, в том числе ассоциированные с вирусами, вырабатывают специфические молекулы, которые усыпляют Т-лимфоциты. Новые иммуноонкологические препараты, называемые ингибиторами контрольных точек, блокируют эти усыпляющие сигналы. Лимфоциты просыпаются, распознают чужеродные вирусные белки на поверхности раковых клеток и начинают активно разрушать опухоль. Этот метод показывает потрясающие результаты при лечении метастатической карциномы Меркеля и тяжелых форм плоскоклеточного рака, давая надежду пациентам, которые ранее считались неизлечимыми.
Сложное переплетение биологических процессов показывает, что вирусы не являются абсолютным злом, а лишь используют эволюционные лазейки для своего выживания. Поддержание защитных сил организма, бережное отношение к кожному покрову и своевременное удаление подозрительных элементов остаются главными инструментами в предотвращении нежелательных последствий. Знание механизмов работы инфекций снимает лишнюю тревожность и помогает принимать грамотные решения относительно своего здоровья, опираясь на научные факты, а не на домыслы.