Когда после вирусного заболевания стоит проверить родинки и кожу
Перенесенная тяжелая инфекция часто оставляет после себя не только слабость и кашель. Организм тратит колоссальное количество ресурсов на борьбу с возбудителем, из-за чего иммунная защита временно снижается. Именно в этот период могут активизироваться скрытые процессы, на которые в здоровом состоянии тело не обратило бы внимания. Вопрос о том когда после вирусного заболевания стоит проверить родинки и кожу возникает нечасто, однако дерматологи и онкологи уделяют этой теме особое внимание. Кожа является крупнейшим органом человека и первой реагирует на внутренние системные сбои. Снижение контроля со стороны Т-лимфоцитов дает шанс поврежденным клеткам начать бесконтрольное деление. Поэтому внимательное отношение к своему телу в период восстановления может спасти жизнь и предотвратить развитие серьезных патологий.
Биология процесса и иммунный провал
Чтобы понять связь между обычной простудой и новообразованиями, нужно взглянуть на работу нашего иммунитета. В норме специальные клетки-киллеры патрулируют кровоток и ткани. Они выявляют мутировавшие клетки пигмента и уничтожают их до того, как те превратятся в опухоль. Эта невидимая война идет в организме каждый день. Но при вторжении агрессивного вируса приоритеты меняются.
Организм бросает все резервы на спасение жизненно важных органов, таких как легкие, сердце и печень. Кожа финансируется по остаточному принципу. Возникает состояние транзиторной иммуносупрессии. Патрулирование периферии ослабевает. Клетки меланоциты, которые уже имели генетические поломки под воздействием ультрафиолета или травм, получают окно возможностей для роста. Именно поэтому после тяжелых ОРВИ, гриппа или коронавирусной инфекции старые невусы могут начать меняться.
Мифы и факты про влияние вирусов на родинки
В сфере дерматологии существует огромное количество заблуждений. Люди склонны игнорировать тревожные симптомы или, наоборот, впадать в панику из-за безобидных пятен. Разберем самые популярные мифы через призму научных фактов.
Миф вирус напрямую заражает родинку и вызывает рак
Факт заключается в том, что респираторные вирусы не внедряются в меланоциты. Они не превращают здоровую клетку в злокачественную напрямую. Истинная причина кроется в ослаблении надзора. Вирус работает как отвлекающий маневр. Пока иммунитет занят ликвидацией последствий пневмонии или тяжелого бронхита, атипичные клетки кожи получают свободу действий. Исключением является вирус папилломы человека, но он вызывает рост папиллом и бородавок, а не меланомы.
Миф проверять нужно только новые образования
Факт говорит об обратном. Старые, давно существующие родинки таят в себе не меньшую опасность. Если вы живете с крупным невусом всю жизнь, это не гарантирует его доброкачественность в будущем. После перенесенного инфекционного стресса именно привычное пигментное пятно может внезапно изменить цвет, начать расти или стать асимметричным. Врачи настоятельно рекомендуют обращать внимание на любые изменения привычного кожного ландшафта.
Миф если родинка не болит она безопасна
Факт в том, что на ранних стадиях злокачественные процессы на коже протекают абсолютно бессимптомно. Нервные окончания не задействуются в начальном делении клеток. Боль, сильный зуд или кровоточивость появляются на поздних этапах, когда опухоль прорастает в глубокие слои дермы. Отсутствие дискомфорта не является показателем здоровья. Визуальные изменения всегда опережают физические ощущения.
Миф иммунитет восстановится и сам уничтожит больную родинку
Факт неумолим. Если клетка переродилась в меланому или базалиому, она приобретает способность маскироваться от иммунной системы. Даже когда вы полностью оправитесь от простуды и уровень лейкоцитов придет в норму, организм уже не распознает угрозу. Опухоль выделяет специальные вещества, подавляющие местный иммунный ответ. Ждать самостоятельного регресса измененного невуса крайне опасно.
Какие вирусы несут наибольшую угрозу для кожи
Не каждый насморк требует немедленного визита к дерматологу. Однако некоторые инфекции наносят по защитным силам особенно сильный удар. Врачи выделяют несколько групп заболеваний, после которых мониторинг состояния кожных покровов должен быть особенно тщательным.
Коронавирусная инфекция зарекомендовала себя как мощный триггер аутоиммунных и дерматологических проблем. COVID-19 вызывает микротромбозы, повреждает сосуды и приводит к длительному постковидному синдрому. Кожа страдает от гипоксии и нарушения питания. На этом фоне часто наблюдается рост новых капиллярных гемангиом, а также активация роста уже имеющихся пигментных образований.
Вирусы группы герпеса, включая вирус Эпштейна-Барр и цитомегаловирус, известны своей способностью подавлять клеточный иммунитет на долгие месяцы. Они буквально истощают Т-лимфоциты. Люди, перенесшие инфекционный мононуклеоз или тяжелый опоясывающий лишай, находятся в группе риска по изменению структуры невусов. Период восстановления после таких болезней требует повышенного внимания к телу.
Тяжелые формы гриппа с длительной интоксикацией и высокой температурой также нарушают обменные процессы в эпидермисе. Сильная лихорадка и применение большого количества медикаментов могут вызвать аллергические реакции, на фоне которых легко пропустить начало патологического процесса в родинке.
Точные сроки когда пора бить тревогу
Определить оптимальный момент для осмотра довольно просто. Не стоит бежать к врачу с лупой прямо во время температуры. Дождитесь окончания острой фазы заболевания. Оптимальный период для самостоятельного скрининга наступает через две или три недели после клинического выздоровления. В это время организм начинает возвращаться к привычному ритму работы, а возможные последствия ослабления иммунитета становятся визуально заметными.
Если во время самоосмотра вы ничего не обнаружили, следующий контроль стоит провести через три месяца. Это критическое окно. Именно за такой срок атипичные клетки, избежавшие уничтожения в период вашей болезни, успевают сформировать видимые глазу изменения. Если вы точно знаете когда после вирусного заболевания стоит проверить родинки и кожу, вы лишаете болезнь шанса на скрытое развитие.
Алгоритм осмотра и правило АКОРД
Дерматологи всего мира используют простую и эффективную систему для выявления подозрительных образований. В русскоязычной практике она известна под аббревиатурой АКОРД. Знание этих критериев позволяет отделить обычное пигментное пятно от потенциальной угрозы. Проводить осмотр лучше всего при ярком дневном свете, используя большое зеркало для спины и труднодоступных участков.
- Асимметрия. Мысленно проведите ось через центр родинки. Если обе половинки не совпадают по форме, это плохой знак. Здоровые невусы обычно симметричны.
- Край. Осмотрите границы пятна. В норме они ровные и четкие. Если край стал зубчатым, рваным или размытым, словно краска растеклась по бумаге, требуется консультация специалиста.
- Окрас. Цвет должен быть равномерным. Вкрапления черного, красного, сизого или белого цветов внутри одной родинки говорят о неравномерном скоплении пигмента и возможном перерождении.
- Размер. Любое образование диаметром более шести миллиметров требует регулярного наблюдения. Особенное внимание нужно уделять тем пятнам, которые начали быстро увеличиваться в размерах после болезни.
- Динамика. Это самый важный пункт. Любые изменения в родинке за короткий промежуток времени являются абсолютным показанием к визиту в клинику. Сюда же относится появление корочек, трещин, выпадение волос из невуса или беспричинное кровотечение.
Практические советы по самодиагностике
Осмотр должен стать рутинной привычкой, а не поводом для ипохондрии. Не нужно осматривать себя каждый день, это лишь притупит бдительность, и вы не заметите реальных изменений из-за замыливания взгляда. Одного раза в месяц вполне достаточно. Разделите процесс на зоны, начиная с головы и заканчивая стопами. Обязательно осматривайте волосистую часть головы, раздвигая пряди руками. Меланома часто прячется под волосами, где ее сложнее всего заметить.
Не забывайте проверять подошвы ног, межпальцевые промежутки и ногтевые пластины. Темная продольная полоса под ногтем, которая не отрастает и не является следствием удара, может быть признаком подногтевой меланомы. Попросите близкого человека осмотреть вашу спину и заднюю поверхность шеи. Если у вас на теле более пятидесяти родинок, хорошей практикой станет фотографирование крупных невусов с приложенной рядом линейкой. Это поможет объективно оценивать динамику их роста со временем.
Специфика аппаратной диагностики у врача
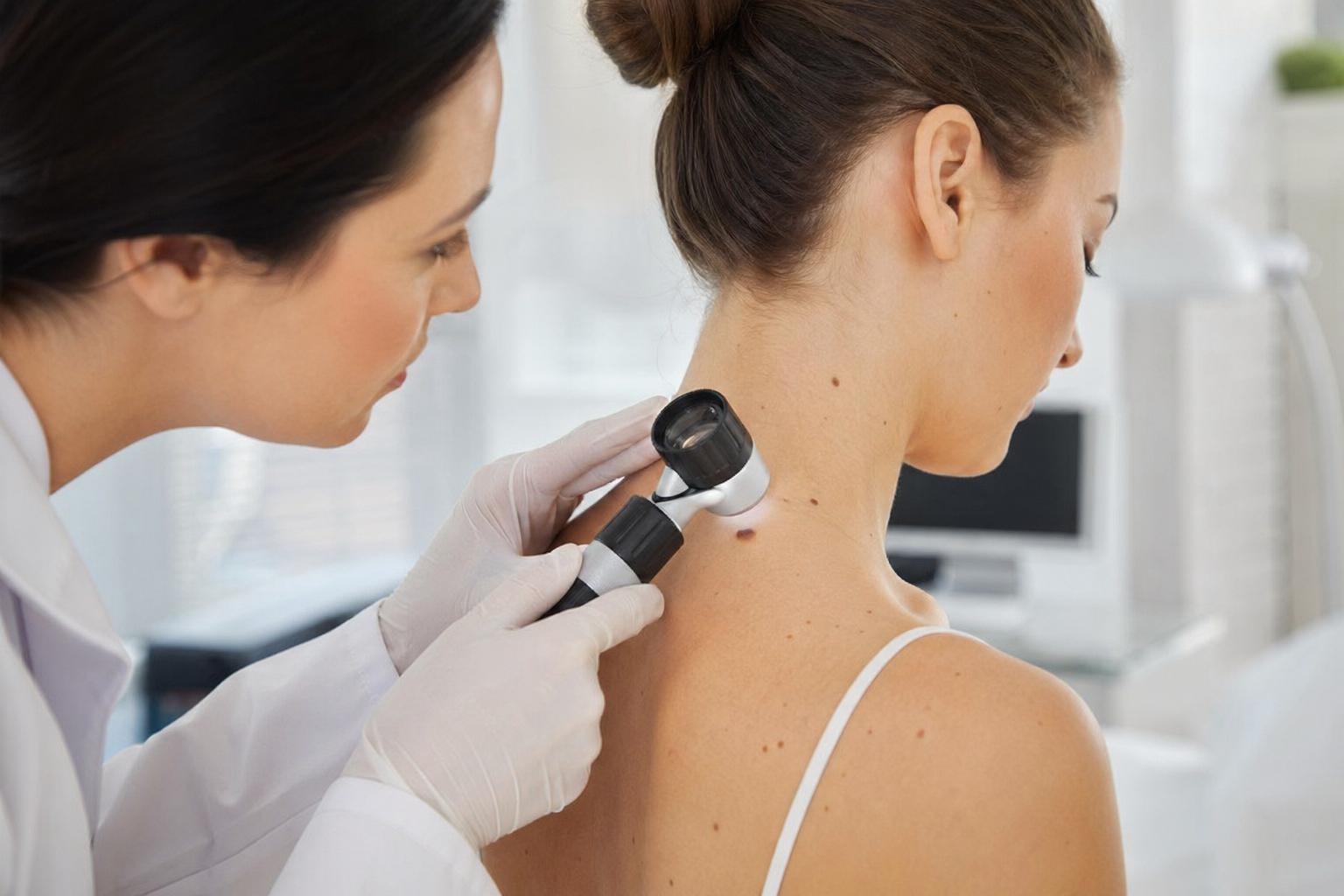
Если вы обнаружили подозрительный элемент, следующим шагом должен стать визит к дерматологу или онкодерматологу. Обычного визуального осмотра недостаточно для постановки точного диагноза. Золотым стандартом в современной медицине является дерматоскопия.
Эта процедура абсолютно безболезненна и не требует подготовки. Врач использует специальный прибор дерматоскоп, который работает как мощный микроскоп с поляризованным светом. Он позволяет заглянуть сквозь роговой слой эпидермиса и увидеть структуру родинки, сосудистый рисунок и распределение меланина. То, что невооруженному глазу кажется обычной коричневой точкой, в объективе дерматоскопа может оказаться сложной сетью с признаками клеточной атипии.
| Метод диагностики | Что показывает | Уровень точности |
|---|---|---|
| Визуальный осмотр | Общие изменения по правилу АКОРД | Низкий требует подтверждения |
| Оптическая дерматоскопия | Пигментную сеть и сосудистый рисунок | Высокий до девяноста процентов |
| Цифровая дерматоскопия | Сохранение фотокарты всего тела для сравнения | Максимальный для контроля в динамике |
| Гистологическое исследование | Клеточный состав удаленного образования | Абсолютный окончательный диагноз |
Многие пациенты боятся идти к врачу из-за мифа о том, что удаление родинки спровоцирует рак. Это опаснейшее заблуждение. Проблемы возникают только тогда, когда злокачественное образование удаляют неправильно, например, лазером в косметическом салоне без проведения гистологии. Квалифицированный хирург-онколог иссекает ткани в пределах здоровых границ и обязательно отправляет материал в лабораторию. Иссечение здоровой родинки никогда не приведет к появлению метастазов.
Группы повышенного риска
Снижение иммунитета после вирусных атак по-разному отражается на людях. Существуют определенные факторы, которые увеличивают вероятность неблагоприятного исхода. В первую очередь это обладатели первого и второго фототипов кожи. Светлокожие люди с рыжими или светлыми волосами, голубыми глазами и склонностью к образованию веснушек имеют меньше естественной защиты от ультрафиолета. Их меланоциты более уязвимы к любым сбоям в организме.
Вторая группа риска включает пациентов с отягощенной наследственностью. Если у кого-то из кровных родственников был диагностирован рак кожи, бдительность должна быть удвоена. Генетическая предрасположенность в сочетании с перенесенной тяжелой инфекцией создает опасный прецедент для старта заболевания. Также в зоне риска находятся любители соляриев и те, кто в детстве или юности перенес сильные солнечные ожоги с образованием пузырей. Кожа запоминает каждое радиационное повреждение, и вирусный стресс может стать спусковым крючком для старых клеточных поломок.
Важность комплексного подхода к восстановлению
Чтобы минимизировать риски для кожи после выздоровления, необходимо грамотно подойти к процессу реабилитации. Не стоит сразу бросаться в активный рабочий ритм или возобновлять тяжелые спортивные тренировки. Дайте иммунной системе время на восполнение пула лейкоцитов. Полноценный сон, сбалансированное питание, богатое белком и антиоксидантами, помогут организму быстрее восстановить защитные барьеры.
В период пост-инфекционной астении следует избегать поездок в жаркие страны и длительного нахождения на открытом солнце. Ослабленная кожа не способна адекватно реагировать на агрессивное ультрафиолетовое излучение. Использование солнцезащитных кремов с высоким фактором SPF становится обязательным условием даже в условиях городской среды. Защита кожи снаружи и поддержка иммунитета изнутри существенно снижают вероятность трансформации невусов.
Наблюдение за своим телом это показатель высокой медицинской культуры. Понимание биологических процессов избавляет от лишних страхов и помогает принимать правильные решения. Знание механизмов иммунного провала объясняет логику поведения скрытых заболеваний. Будьте внимательны к сигналам, которые подает ваш организм, реагируйте на нестандартные изменения кожных покровов и не откладывайте визит к профильному специалисту при появлении сомнений.
Данный текст предоставлен исключительно в информационных целях и не может использоваться для самостоятельной постановки диагноза или назначения лечения. Любые изменения на коже требуют квалифицированного медицинского осмотра. В случае обнаружения подозрительных симптомов, роста новообразований, изменения их цвета или формы незамедлительно обращайтесь к врачу-дерматологу или онкологу. Только специалист способен провести грамотную диагностику с использованием медицинского оборудования и назначить адекватную терапию в соответствии с законодательством и клиническими рекомендациями Российской Федерации.